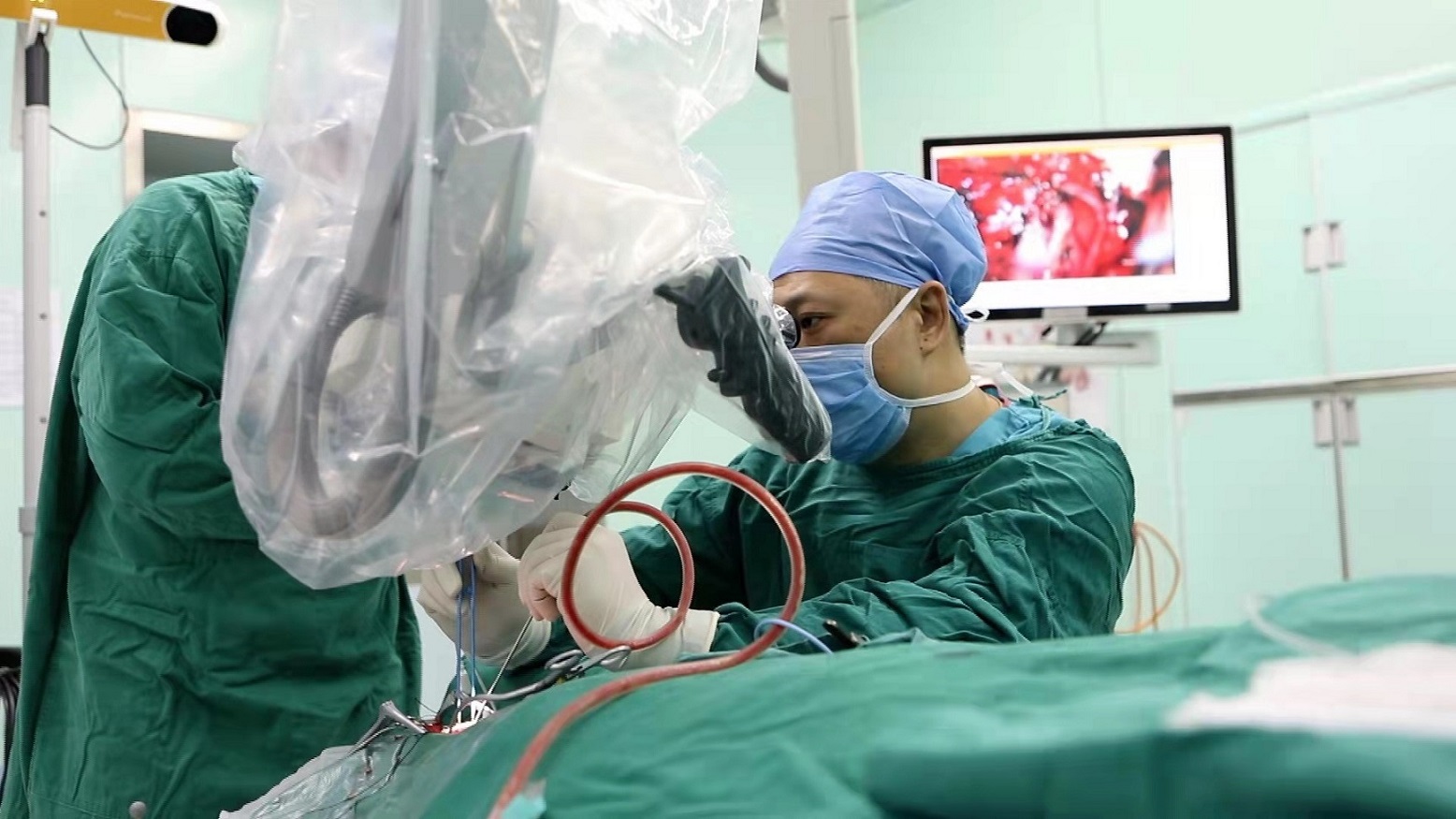
邸飞主任正在为患儿做手术(袁超摄)
近日,记者从首都儿科研究所获悉,该所神经外科主任邸飞团队秉承精准微创的手术理念,应用神经导航系统,通过多学科协作诊疗模式,成功为一位颅咽管瘤患儿实施手术。患儿目前恢复良好。
手术只是治疗路上的第一步
患儿军军,今年3岁,因突然不会走路,且睡觉时间越来越长、精神状态欠佳就诊于当地医院。“医生怀疑可能是神经系统出了问题,建议我们赶紧来北京确诊治疗。”军军在家人的陪伴下,首先就诊于首儿所的神经内科,经过住院检查,证实了脑部有肿瘤,随后被转入神经外科。
“应该是颅咽管瘤,位于脑袋的最中心部位。并且肿瘤阻塞了脑脊液的正常循环,引起了严重的梗阻性脑积水,导致孩子的病情急剧加重,需要尽快手术治疗”邸飞说,他们首先对患儿进行脑室-腹腔分流手术,解决了脑积水问题。
一周后,在该所麻醉科的大力支持下,邸飞团队应用神经导航系统为患儿进行颅咽管瘤的切除手术。手术历时5小时,患儿颅脑内5cm×3cm的肿瘤被完整切除。
术后,为了评估并调节术后的激素水平及纠正一过性的电解质紊乱,该所神经外科和小儿内分泌科、小儿重症医学科的医生多次会诊,帮助患儿平稳渡过了围手术期的恢复阶段。目前,军军恢复比较理想,激素水平及电解质、视力均正常。
邸飞强调,手术成功只是儿童颅咽管瘤治疗路上的第一步,术后还有较长的路要走,需要进行长期随访和治疗。
比如,一部分患儿因为肿瘤未能全切,须进一步放疗化疗或者质子治疗,这就需要长期随访,动态观察患儿的肿瘤生长情况,及时调整治疗方案;大部分患儿术后仍需要激素替代治疗,因此长期的神经内分泌监测非常必要,神经外科和内分泌科要联合为患儿调整激素替代治疗方案,保证患儿生存状态良好、拥有正常的生长发育。
而对于有视力损伤的患儿,则需要到眼科门诊定期复查,观察其视力恢复情况,可进行中医针灸、理疗等治疗,促进患儿术后视觉功能的恢复。另外,部分患儿术后出现不同程度的心理问题,还需要进行神经心理诊疗及咨询。
神经外科医生需要“第三只眼”
颅咽管瘤是人类胚胎时期的颅咽管没有完全闭合或退化,而在后天发生变异而发展成的一种先天性的颅内肿瘤,占颅内肿瘤的4.7%~6.5%,其中约60%发生于儿童,占儿童颅内肿瘤的10%~15%。
颅咽管瘤主要发生于鞍区,因肿瘤压迫视神经、垂体、下丘脑等重要结构,可引起上述结构破坏的临床表现,比如颅高压症状、内分泌功能低下症状、视觉损害。
“患儿常因头痛、恶心呕吐就诊于神经内科,或因身材矮小、多饮多尿等内分泌症状就诊于内分泌科,还有部分患儿因视觉改变,如近视、失明等就诊于眼科,从而被发现颅内肿瘤。”邸飞说,颅咽管瘤在病理上属于良性肿瘤,但由于其起源复杂,位置深在,常与下丘脑、视神经、垂体柄、颈内动脉等颅内重要解剖结构黏连紧密,手术全切除难度大,术后反应重,并发症多,复发率高,生存质量差等问题,被称为“生物学恶性”的良性肿瘤。
为此,首儿所神经外科提出儿童颅内肿瘤的精准微创的手术理念和治疗目标,将神经导航系统应用于所有儿童颅内肿瘤手术。
邸飞表示,神经导航系统被称为“大脑地图”,就像手机的“高德地图”,应用患者术前的大脑影像资料,借助患者的体表标记及空间的三维神经导航定位仪,指导神经外科医生更精准地判断颅内肿瘤的位置、制定合适的手术入路、实时指导术中切除的位置及方向、避免过多的损伤、增加病变全切的几率。因此,神经导航系统又被称为神经外科医生的“第三只眼”。
“未来,我们还会将神经导航技术应用到儿童神经系统疾病的手术中,如儿童癫痫、脑血管畸形、脑出血等,同时联合神经内镜、术中超声、Rosa机器人等先进技术和设备,为患儿提供更优质高效的治疗。”邸飞表示。