甚至包括一些医务人员,由于缺乏对核医学知识的了解,也往往谈“核”色变,认为核医学检查会使人体受到辐射损伤、致癌、甚至导致变异等。

核医学真有那么“可怕” 吗?它到底有什么奇异的功能?让重庆市肿瘤医院核医学科陈晓良主任带领大家一同走进核医学。
陈晓良,重庆市肿瘤医院核医学科主任,主任医师,中国抗癌协会第一届肿瘤核医学专业委员会常务委员,中华核医学会PET学组委员,中华核医学会放射性核素介入及靶向精准治疗学组委员,重庆市医学会核医学分会委员。1996年至今,于重庆市肿瘤医院影像科先后从事影像诊断与介入治疗、影像医学与核医学诊疗工作。掌握了较丰富的影像医学及核医学的诊疗技术,对影像医学与核医学诊疗、介入诊疗、分子功能代谢显像与传统影像数据对接、多模态分子影像诊断有较深的理解和掌握。主持完成省级研科研课题1项。在研教育部重点实验室课题1项,在SPECT/CT与MRI、PET/CT等分子影像诊断早期骨转移上有深入研究,并在SCI等国内外学术刊物上发表多篇学术论文。擅长分化型甲状腺癌的碘131治疗与骨转移瘤的锶89治疗等放射性核素治疗技术。
核医学能诊治什么病?
“事实上,核医学作为一门新兴学科,正在广泛应用到各个疾病的检查治疗中。”陈晓良介绍,核医学是利用放射性核素,也就是利用它们发射出的微量射线,来诊断和治疗疾病的一门医学分支。
其最基础的技术来源于“示踪技术”,这一技术可追溯到20世纪30年代,诺贝尔化学奖获得者Hevesy利用重水的示踪原理研究金鱼与外界水交换机制开始。它是核技术、电子技术、计算机技术、化学、物理和生物学等现代科学技术与医学相结合的产物。
核医学在医学应用中有灵敏性高,特异性强,安全,无创,靶向性高,并发症少的特点,成为诊断与治疗疾病特别是恶性肿瘤的一种重要手段。
近年来,核医学迅速发展,进入高速发展的分子影像时代,得益于基于示踪技术的融合显像技术的日新月异。主要体现在SPECT/CT,PET/CT/MRI的广泛应用,许多人称之为多模态显像技术,该技术的优势在于集功能代谢成像与传统的解剖成像为一体,对人体正常或异常的功能代谢与病变进行及时早期的发现,较传统的检查早期3~6月以上发现病变,同时灵敏性、特异性更高。因为细胞的功能与代谢变化比大小和形状的变化都早。在精准医疗中发挥着重要的作用。
同时,核医学的核素内照射治疗方面,利用放射性核素来治疗疾病的原理同显像相似,即利用浓聚在病变部位的放射性药物所发射出的射线来消灭那些病变的细胞,从而达到治疗疾病的目的。
如利用131I基于甲状腺及癌细胞的钠/碘共转运子( NIS)超选择摄碘功能来完成分化型甲状腺癌的治疗。经多年的实践,疗效确切,是靶向及精准治疗的典范。
核医学是如何利用核技术的?
提起核医学,大家可能会联想到核弹,其实核医学是安全的,是核技术的和平利用。
对于核医学与核武器,用自然现象打一个比方:“同为气象学的降雨,春季里的绵绵春雨滋润了大地,催发了春天的无限生机;而夏天具有极大破坏力的冰雹、龙卷风却只会给大地和人类带来灾难。”核医学就像春天的喜雨,而核武器就像冰雹、飓风;由于辐射剂量不同,这二者对人类的影响是截然不同的。
提“核”,人们马上联想到的另一个关键词就是辐射。核医学检查或治疗的过程中,会不会释放大量的辐射,对人体造成危害?

对此,陈晓良说,人类本身就生活在一个充满射线的世界,只不过我们对它不了解而已。
在日常生活中,我们每个人随时随地都在与射线“亲密接触”,尽管看不见摸不着,却都在不知不觉中承受着射线的辐照:来自太空的宇宙射线时时处处就笼罩在我们的上空;地球上的土壤、岩石和水源中也存在着微量的天然放射性核素。这一切所构成的基础辐射我们称为天然本底辐射。

同时,在人类的各项生产、消费活动中,也会产生放射性,比如我们使用的电视、电脑、手机甚至家里用的大理石等装潢材料,也会有微量的放射线产生。
射线检查对人体的危害有多大?
医院里除了核医学科以外,影像检查(包括X线拍片、CT等)、放疗科等,均是使用各种射线来为病人诊断与治疗疾病。
“其实没必要恐惧。有些核医学检查一次的辐射量,仅相当于一次长途空中旅行所受的辐射量。”陈晓良说,核医学诊疗过程中所用的放射性药物,其用量本身都被严格控制在绝对安全和尽可能少的范围之内,可以说核医学是十分安全的。“核医学检查中病人所受到的辐射量,是相同部位的增强CT检查所受辐射量的一半以下或更低。”
同时,注射到患者体内的放射性药物的活度,是随着时间而递减的。目前核医学检查中所使用的放射性核素,均为短半衰期核素,其中SPECT显像使用的99m锝标记的显像剂其物理半衰期为6小时,加之药物从体内的代谢和排泄,一般在患者体内的有效半衰期最多为2~3个小时,而PET/CT显像中使用的18氟标显像剂物理半衰期仅为110分钟。
陈晓良介绍,研究证实,患者对周围环境的辐射测量值只有在注射显像剂后稍高,而随着时间的延长逐渐降低。加之患者注入显像剂时被嘱要大量饮水,相当一部分显像剂会随尿液排出体外。实际上当患者在核医学科完成检查之后,体内的放射性已大部分消退,一般不会对与之密切接触的周围人员造成影响。这在国际原子能机构的核医学防护标准里说得很清楚。
放射性核素如何跟踪肿瘤细胞?
放射性核素示踪技术是核医学的精髓,无论诊断还是治疗都和这项技术密切相关。示踪技术其实大家并不陌生。
陈晓良举例说,“比如,在自然界观察野生动物大熊猫的生活习性就是利用的示踪技术。科学家把野生熊猫抓住后,在它身上放上一个无线电发射器,人们在房间内通过仪器就可以探测到大熊猫的行踪,那个无线电发射器就是一种示踪物。”可以想象,作为示踪物,一定很轻,很小,不能被熊猫察觉,也不能影响和干扰熊猫的行为和功能。
核医学检查用的示踪物不是无线电发射器,而是放射性核素。把放射性核素连在某些化合物上,就成了放射性药物,把它引入体内,我们通过仪器就能在体外探测到那个药物在体内的分布。
“假如想了解心脏,我们就把放射性核素和喜欢到心脏的药物连在一起,如果想找到肿瘤也可以把放射性核素连到亲肿瘤的药物上。”陈晓良解释,现代核医学的魅力在于不影响人体功能的情况下,利用放射性核素示踪技术可以从分子水平观察到患者的各个脏器或组织的代谢和功能,当然也包括肿瘤。
神奇的PET-CT就是核医学技术?
“人们常听说的PET-CT的检查,就利用了这种示踪技术,成为核医学中一种常见的检查手段。”陈晓良介绍,PET-CT的学名为“正电子发射计算机断层显像”。许多就医过的人都知道CT检查,但一提到PET和PET-CT,很多人都一脸懵逼。其实通俗地讲,PET-CT是PET和CT结合在一起“生出的娃”。
PET可通过病灶的异常功能代谢情况来判断疾病,但不能提供某些病灶的准确解剖位置,也就是说:我知道有这个病,但未必知道病灶在哪里。CT 可以准确描述病变的形态、大小、和位置。但是只有当疾病发展到“形态改变”这一阶段才能被发现 ,不能达到“早期诊断”的目的。也就是说:我知道病灶在哪里,但往往是已经晚了一步。
正所谓强强联合,PET-CT便应运而生了,它综合“爹妈”的精华,在早期诊断肿瘤方面发挥了巨大作用。
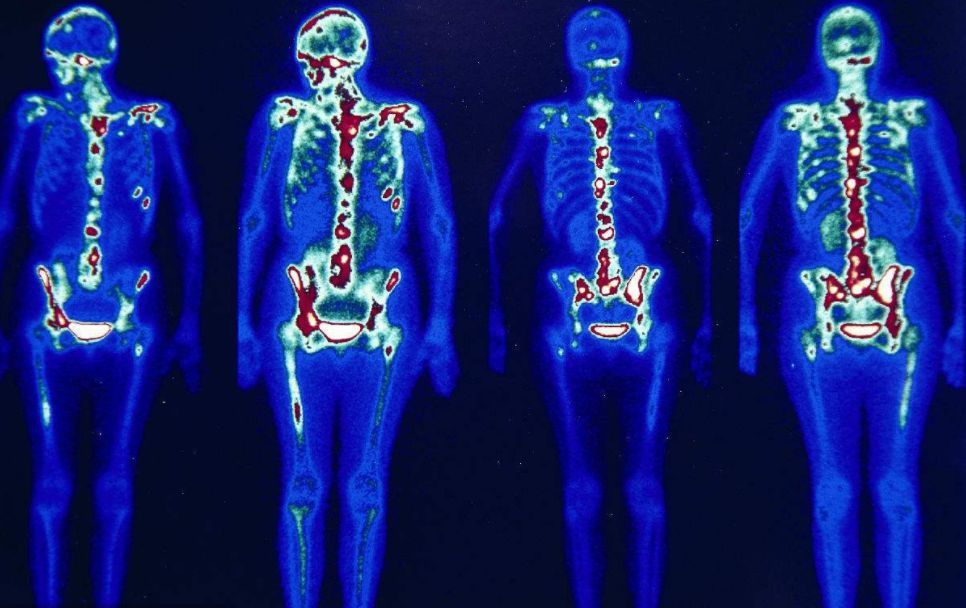
“具体到肿瘤治疗的临床上,常规的方法是治疗之前做一个CT检查,放疗几个疗程之后再做一个CT检查,通过肿瘤生长的大小来判断治疗的效果。有些肿瘤很长时间才有大小的变化。如果治疗无效几个月之后才能看到,显然对于病人不利。”陈晓良说,PET利用肿瘤的代谢来判断疗效,比用大小来判断疗效要准确得多,而且提前很多。因为细胞的功能与代谢变化比大小和形状的变化要早得多。病灶大,但没有代谢,说明病灶的活性不高,治疗有效果;肿瘤的病灶虽然小,但如果代谢高,说明病灶没有有灭活,还需要治疗。在一个疗程治完之后,就可以评估治疗有效无效。特异性很高。无效的可以赶快改别的方法,有效的可以继续治疗,为肿瘤的精准治疗赢得了宝贵的时间。
目前,PET-CT在多种肿瘤的诊断与治疗效果评估中得到广泛认可,尤其在肿瘤复发与远处转移的患者中,优先推荐进行PET-CT检查以评估肿瘤的进展情况。而且,其在心脑血管、神经系统及临床科学研究方面都具有广阔的应用前景。
除了PET-CT,另一种核医学检查技术SPECT-CT,也被临床广泛运用。它能了解心脏、肾脏、肝脏、胆囊、甲状腺等主要脏器的功能;能了解心肌、脑、肺等脏器的血流灌注;能了解和判定肿瘤的存在以及淋巴转移和骨转移等等一切有关脏器与组织的功能、血流和代谢。