近年来,大分割在外照射治疗(EBRT)中应用越来越广,可以减少治疗时间和治疗成本。质子治疗(PT)资源有限,截止2021年全球有99个质子设施在运行,大分割能增加接受PT的患者数量。发表在Cancers (Basel)上的一篇回顾《大分割在质子治疗中的应用》收录了超过50篇已发表的关于大分割和PT临床结果的文献,讨论大分割PT的临床数据和放射生物学。之前为大家介绍了《大分割在质子治疗中的应用(一):大分割质子治疗应用简介及放射生物学》《大分割在质子治疗中的应用(二):大分割质子治疗在前列腺癌中的应用》及《大分割在质子治疗中的应用(三):大分割质子治疗在肝癌中的应用》,本期为大家介绍大分割PT在肺癌中的应用。

肺癌
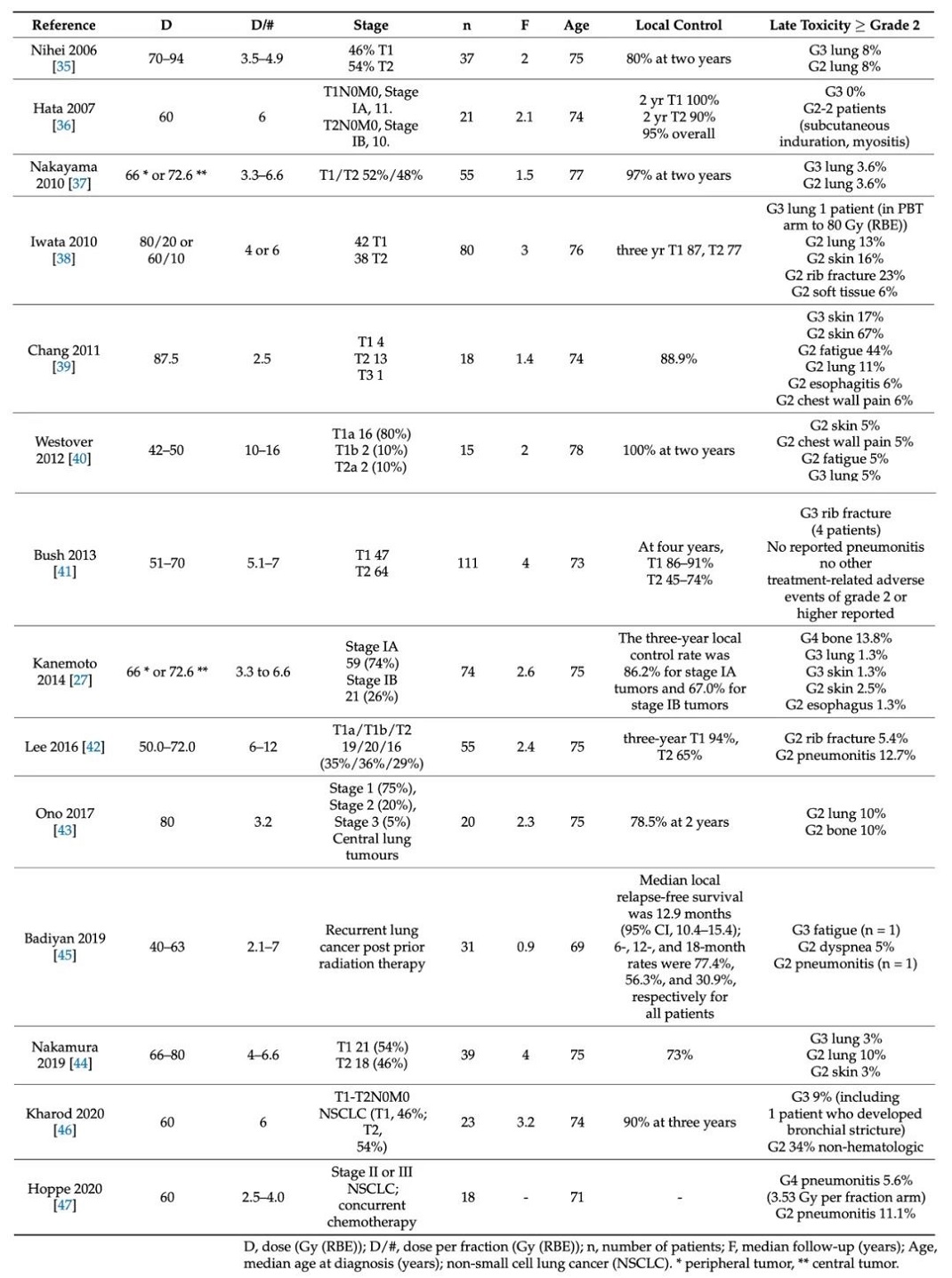
2006年,Nihei等人报道了37例医学上无法手术(或拒绝手术)的Ⅰ期非小细胞肺癌(NSCLC)患者,PT治疗方案为70~94 Gy (RBE),分20次分割。中位随访期为2年,2年局部无进展率和2年总生存期(OS)率分别为80%和84%。ⅠA期和ⅠB期的2年局部无复发生存率分别为79%和60%。肿瘤较大的ⅠB期患者可观察到较高的3级肺毒性发生率。
Hata等人报道了在筑波大学接受大分割PT治疗的21例Ⅰ期NSCLC患者。患者的中位年龄为74岁,中位随访时间为25个月,2年局部无进展率和2年无病率分别为95%和79%。2年总生存率和病因特异性生存率分别为74%和86%。未观察>3级的治疗相关毒性。
2010年,Nakayama及其同事报道了接受被动散射PT治疗的55例患者的结果,中位年龄为77岁,T1和T2非小细胞肺癌患者接受两种剂量水平的其中一种治疗,具体方案取决于他们的肿瘤位于中心还是外周。OS和无进展率分别为97.8%(93.6%~102.0%)和88.7%(77.9%~99.5%)。2年内所有肿瘤的局部控制率为97.0%(91.1%~102.8%)。只有2例患者(3.6%)患有3级肺炎。
2010年,Iwata等人研究三种治疗方案(两种PT方案和一种碳离子治疗方案)的临床结果,纳入80例Ⅰ期NSCLC患者(中位年龄76岁)接受PT或碳离子治疗(57例采用PT,23例采用碳离子治疗)。PT方案包括80 Gy (RBE)分20次分割和60 Gy (RBE)分10次分割。中位随访35.5个月后,3年总生存率、病因特异性生存率和局部控制率分别为75%(IA:74%;IB:76%)、86%(IA:84%;IB:88%)和82%(IA:87%;IB:77%)。三种方案的治疗结果没有显著差异,只有1例患者在80 Gy质子治疗中出现3级肺毒性。
2011年,来自得克萨斯大学MD安德森癌症中心的Chang等人报道了一项Ⅰ/Ⅱ期研究,纳入18例医学上无法手术的T1N0M0(中心位置)或T2-3N0M0(任何位置)NSCLC患者,患者接受被动散射PT,87.5 Gy (RBE),每次分割2.5 Gy。4例患者有T1病变,13例患者(73%)有T2病变,15例患者(83%)有中央病变。中位随访时间16.3个月,局部控制率为88.9%,区域淋巴结衰竭率为11.1%,远处转移率为27.8%。
2012年,马萨诸塞州总医院的Westover及其同事报道了2008年至2010年期间纳入有20个早期肿瘤的15例NSCLC患者,在3~5次分割中接受42~50 Gy (RBE)被动散射PT。中位随访时间为24.1个月,2年总生存率和局部控制率分别为64%和100%。
来自Loma Linda大学医学中心的Bush及其同事更新了他们之前关于一系列1期医学上无法手术的肺癌患者的报告,这些患者接受了大分割PT,并连续增加了51、60、70 Gy (RBE) 的剂量。随着剂量水平的增加,OS得到改善,4年OS分别为18%、32%和51%。位于外周的T1肿瘤4年局部控制率为96%,4年疾病特异性生存率为88%,OS为60%。对于较大的 T2肿瘤,与较低剂量相比,70 Gy (RBE)有改善局部控制和存活率的趋势。鉴于这些发现,70 Gy (RBE)是Loma Linda治疗T1肿瘤的标准。没有患者患肺炎,但是4例患有外周肿瘤的患者出现了治疗后诱发的胸壁疼痛。
2014年,筑波大学的Kanemoto及其同事发表了他们在1997~2011年间对74例Ⅰ期NSCLC患者(中位年龄75岁)接受高剂量PT治疗的经验。使用了两种方案:72.6 Gy (RBE)共22次分割用于中央肿瘤,66 Gy (RBE)分为10或12次分割用于外周肿瘤。中位随访时间为31个月。据报道,3年局部控制率为81.8%,其中,ⅠB期肿瘤3年局部控制率为67%,ⅠA期3年局部控制率为86.2%。与位于外周的肿瘤3年局部控制率88.4%相比,位于中心的肿瘤(63.9%)存在差异。3年时的总生存率、疾病特异性生存率和无进展生存率分别为76.7%、83.0% 和58.6%。
韩国调查研究人员Lee等人发表了一项研究,纳入55例接受被动散射PT的患者,42例Ⅰ期NSCLC患者和13例复发性NSCLC患者采用5~12次分割50~72 Gy (RBE)的多种分割方案。中位随访29个月后,24例(43.6%)患者死亡,其中11例死于疾病进展。T1肿瘤3年局部控制率为94%,T2肿瘤为65%。7例患者出现局部进展,局部进展中位时间为9.3个月。1例有症状的特发性肺纤维化患者发生了5级治疗相关不良事件。
2017年,来自日本东北南部质子治疗中心的小野等人发表的研究,纳入20例中央型肺癌患者(中位年龄75岁),病灶位于距气管、主支气管或肺叶不到2 cm的位置。该治疗队列中包括各种NSCLC阶段:Ⅰ期(75%)、Ⅱ期(20%)和Ⅲ期(5%)。2009年1月至2015年2月期间,所有患者在5周内接受25次分割共80 Gy (RBE)的被动散射PT。中位随访时间为7.5个月,2年OS和局部控制率分别为73.8%和78.5%。未观察到3级或更高的毒性。
2019年,Nakamura及其同事回顾性分析了1999~2015年期间接受大分割被动散射PT治疗的39例cT1-2N0M0中央型肺癌患者(定义为近端支气管树2 cm内的肿瘤)。24例患者(62%)接受了20次共80 Gy (RBE)的治疗,而8例患者(21%)接受了10次共66 Gy (RBE)的治疗。在48个月的中位随访期间,T1肿瘤的2年无进展生存率和总生存率分别为86%和100%,T2肿瘤的2年无进展生存率和总生存率分别为56%和94%。局部复发6例(27%),区域复发,远处转移7例(32%),局部复发和远处转移2例(9%)。
2019年,来自8个机构的Badiyan等人报告了79例复发性肺癌患者的临床结果和毒性,其中大多数患者之前接受过常规分割放射治疗,然后再接受放射治疗与PT。使用被动散射PT、均匀扫描和PBS技术。在该队列中,31例患者(39%)接受了2.1~7.0 Gy/分割的大分割PT,2 Gy分割的中位等效剂量(EQD2)为60.4 Gy。在PT后中位随访10.7个月,中位OS和无进展生存期分别为15.2个月和10.5个月。急性和晚期3级毒性发生率分别为6%和1%。3例患者在PT后死于毒性。
2020年,Kharod及其同事报告了23例T1-T2N0M0 NSCLC患者,患者2009~2018年间使用图像引导大分割双散射PT,60 Gy (RBE)分为10次分割治疗。中位随访3.2年后,3年和5年OS率分别为81%和50%(95%CI为27%~79%)。3年和5年的病因特异性生存率分别为81%和71%(95%CI为46%~92%),3年局部、区域和远程控制率分别为90%、81%和87%。晚期3级毒性2例(9%)。
Hoppe等人代表质子协作组报告了2020年第一个多中心Ⅰ期试验的安全性数据,该试验调查了同步化疗的Ⅱ期和Ⅲ期NSCLC患者的大分割PT。使用被动散射PT、均匀扫描和PBS技术。逐步剂量强化方案设计分为四个治疗组:(1)5例患者,每分割2.5 Gy (RBE),共60 Gy (RBE);(2)5例患者,每分割3 Gy (RBE),共60 Gy;(3)7例患者,每分割3.53 Gy (RBE),共60.01 Gy (RBE);(4)1例患者,每分割4.0 Gy (RBE),共60 Gy (RBE)。最终,由于招募不良,在试验结束前共招募了18例患者,没有确定最大耐受剂量。2例接受3.52 Gy (RBE)治疗的患者因化疗而出现严重不良事件。没有剂量限制性PT相关的严重不良事件。表3总结报告了大分割PT治疗肺癌的临床结果。
表3.大分割PT治疗肺癌的临床结果